Après une crise d’épilepsie, il est courant de ressentir fatigue, confusion ou douleurs, mais certaines conséquences peuvent s’installer plus longtemps. Comprendre ces effets aide à mieux les prévenir et les atténuer. Cet article rassemble des repères clairs, des exemples concrets et des conseils pratiques pour limiter l’impact des sequelles apres crise d’epilepsie au quotidien.
💡 À retenir
- Elles vont de la fatigue et confusion temporaires à des troubles cognitifs, de l’humeur ou moteurs durables. Une prise en charge adaptée réduit leur impact et les risques de récidive.
- Environ 30% des patients épileptiques subissent des séquelles à long terme.
- Des études montrent un risque accru de dépression après une crise.
- Importance de suivre un traitement médical approprié.
Séquelles après une crise d’épilepsie : repères essentiels
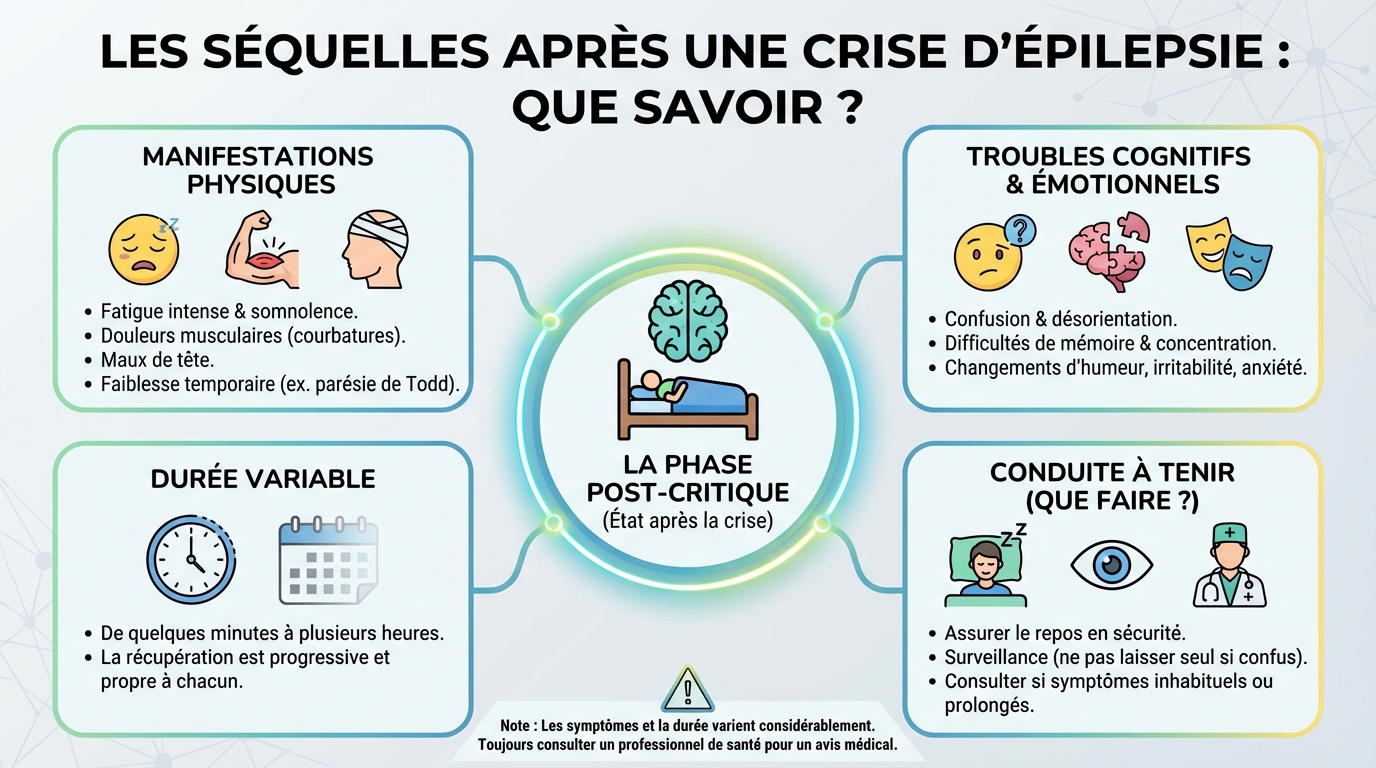
On appelle séquelles les manifestations qui persistent après la phase immédiate d’une crise. Certaines sont transitoires, d’autres s’installent dans le temps et affectent la mémoire, l’humeur, l’attention ou la motricité. Environ 30% des personnes épileptiques en connaissent à long terme, avec un retentissement variable sur la vie personnelle, sociale et professionnelle.
Il faut distinguer les signes de la période post-critique (minutes à heures après la crise) des séquelles durables. Les premières incluent fatigue, maux de tête, confusion et parfois une faiblesse d’un membre, appelée paralysie de Todd. Les secondes peuvent apparaître après des crises répétées, des traumatismes associés, ou une épilepsie mal contrôlée. Bien identifier le type de symptôme aide à choisir la bonne stratégie. Cette clarification est essentielle pour parler de sequelles apres crise d’epilepsie avec son équipe soignante.
Comprendre l’épilepsie et ses crises
Les crises généralisées touchent l’ensemble du cerveau dès le départ, avec une perte de connaissance et des secousses toniques-cloniques. Les crises focales partent d’une région spécifique, avec des manifestations très locales (sensations étranges, automatismes, troubles du langage). Le type de crise, sa durée et sa répétition influencent la nature des séquelles.
Un épisode isolé se résout souvent sans conséquence durable. Le risque augmente si les crises surviennent en série, durent longtemps ou s’accompagnent de chutes et blessures. L’« état de mal épileptique » prolonge la phase critique et expose davantage à des troubles cognitifs et physiques prolongés.
Types de séquelles possibles
Les sequelles apres crise d’epilepsie varient d’une personne à l’autre. On observe souvent une combinaison de plaintes physiques, cognitives et émotionnelles. Leur intensité dépend de l’âge, du type d’épilepsie, de la fréquence des crises, de la présence d’un traumatisme et de l’efficacité du traitement.
Sur le plan clinique, on distingue les conséquences physiques directes (douleurs, blessures, faiblesse transitoire), les troubles cognitifs (mémoire, attention, vitesse de traitement), et les répercussions psychologiques (anxiété, dépression, peur de la récidive). Lorsque les crises sont fréquentes ou sévères, le risque de troubles cognitifs légers augmente, tout comme celui de complications liées aux traumatismes accidentels.
Conséquences physiques
Les effets physiques peuvent être immédiats ou retardés. Ils sont souvent temporaires mais parfois persistants, surtout en cas de répétition des crises ou de chutes.
- Fatigue marquée, somnolence et maux de tête pendant 24 à 72 heures.
- Courbatures, douleurs musculaires, morsures de langue, lésions buccales.
- Blessures liées aux chutes: contusions, entorses, fractures, plaies.
- Faiblesse d’un bras ou d’une jambe (paralysie de Todd), habituellement transitoire.
- Rarement, complications respiratoires ou inhalation lors d’une crise prolongée.
Exemple concret: après une crise tonico-clonique nocturne, Élodie ressent une douleur à l’épaule et une grande fatigue le lendemain. Un examen confirme une simple entorse; des exercices doux et le repos suffisent, avec une reprise graduelle de l’activité.
Conséquences psychologiques
Les sequelles apres crise d’epilepsie comportent souvent un volet émotionnel. Les études montrent un risque accru de dépression et d’anxiété, surtout quand les crises restent imprévisibles. La peur d’une nouvelle crise peut entraîner évitements, isolement social et baisse de confiance en soi, impactant la qualité de vie.
On observe aussi des troubles de la concentration, une mémoire de travail ralentie et une sensation de « brouillard mental ». Chez certains, ces difficultés fluctuent au rythme des crises; chez d’autres, elles s’installent et nécessitent une rééducation cognitive. Exemple: Marc oublie plus facilement ses rendez-vous après plusieurs crises rapprochées. La mise en place d’un planning visuel et d’alertes sur son téléphone réduit nettement ses oublis.
Comment gérer les séquelles
La première étape consiste à optimiser le contrôle des crises avec un suivi régulier, une évaluation des facteurs déclenchants et un traitement adapté. Une bonne observance du traitement antiépileptique diminue non seulement la fréquence des crises, mais aussi la probabilité de sequelles apres crise d’epilepsie. Documenter ses symptômes dans un carnet aide le neurologue à ajuster les doses ou envisager un autre médicament.
Après une crise, les gestes simples comptent: laisser la personne récupérer, vérifier d’éventuelles blessures, hydrater, proposer un environnement calme. Des signes d’alerte imposent un avis urgent: crise durant plus de 5 minutes, crises répétées sans retour à l’état habituel, blessure grave, grossesse, difficulté respiratoire, première crise connue.
Stratégies de gestion
- Sommeil régulier: viser 7 à 9 heures, heures fixes de coucher/lever pour stabiliser le cerveau.
- Suivi du traitement: privilégier un pilulier, des rappels sur smartphone, et discuter tout effet secondaire.
- Hygiène de vie: hydratation, alimentation équilibrée, limiter alcool; activité physique douce (marche, natation) 3 fois/semaine.
- Gestion du stress: respiration, cohérence cardiaque, méditation courte, psychothérapie si anxiété ou symptômes dépressifs.
- Rééducation cognitive: exercices d’attention/mémoire, applications dédiées, séances d’orthophonie si besoin.
- Sécurité à domicile: douche plutôt que bain, tapis antidérapants, protections pour coins de meubles, éviter de cuisiner seul en période à risque.
- Vie professionnelle/études: aménagements raisonnables (pauses, éclairage, tâches complexes aux heures de meilleure vigilance), informer de confiance un référent.
Exemple pratique: après une série de crises, Léa met en place un protocole personnel. Elle note chaque épisode, anticipe ses réunions le matin, réserve 10 minutes de respiration après le déjeuner, et voit une psychologue. En trois mois, elle se sent moins anxieuse et ses « trous de mémoire » diminuent.
Si malgré ces mesures les sequelles apres crise d’epilepsie persistent, un avis spécialisé s’impose: bilan cognitif, dépistage d’une dépression, adaptation des antiépileptiques, voire exploration pour chirurgie, neurostimulation ou diététique cétogène dans des cas sélectionnés.
Ressources utiles
Mieux vivre avec des sequelles apres crise d’epilepsie passe par une information fiable, un réseau d’entraide et un suivi régulier. Famille et proches jouent un rôle clé pour sécuriser l’environnement, repérer les signes d’alerte et soutenir le moral. Les ressources ci-dessous aident à structurer cet accompagnement au quotidien.
Construire un plan d’action personnalisé est très utile: qui contacter, comment documenter la crise, quand consulter, quelles adaptations à la maison et au travail. Partager ce plan avec les proches et le médecin référent fluidifie les décisions et réduit le stress en cas d’imprévu.
Où trouver de l’aide
- Neurologue et médecin traitant: diagnostic, traitement, réévaluation périodique et dépistage des troubles de l’humeur.
- Infirmier(ère) d’éducation thérapeutique: compréhension des médicaments, repérage des déclencheurs, organisation du quotidien.
- Psychologue ou psychiatre: prise en charge de l’anxiété, de la dépression et des traumatismes associés.
- Orthophoniste et neuropsychologue: remédiation cognitive ciblée pour mémoire, attention et langage.
- Associations de patients et groupes de parole: partage d’expériences, stratégies concrètes, soutien moral pour patients et familles.
- Services sociaux: informations sur les droits, aménagements scolaires/professionnels et aides à domicile.
- Outils pratiques: applications de journal de crises, rappels de prise, fiches d’alerte à garder sur soi.